無痛分娩
はじめに

当院では、通常の分娩と併せて無痛分娩を開始いたします。無痛分娩とは、麻酔薬を使って痛みを和らげながら進めていくお産のことをいい、当院では一般的に手術後の疼痛コントロールにも使用する硬膜外麻酔で分娩を行います。
硬膜外麻酔法とは
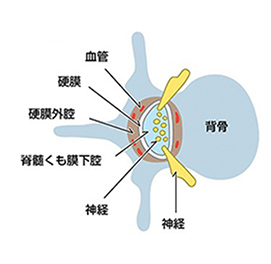
腰から硬膜外腔にチューブを入れて麻酔薬を注入します。
硬膜外麻酔法とは腰から硬膜外腔という隙間に細いチューブを入れて、痛み止め(麻酔薬)を注入し、痛みを和らげる麻酔方法のことで、麻酔科医師もしくはトレーニングを受けた産婦人科医師が硬膜外麻酔を行います。しかしながら、ある一定の確率で副作用、合併症は発生しますので、早期発見と速やかな治療をこころがけたいと思います。図1
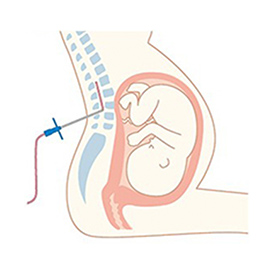
図2
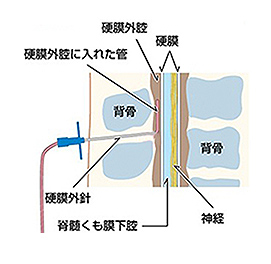
図3
日本産科麻酔学会ホームページより転載
- 副作用
- ・足の感覚が鈍くなる ・足の力が入りにくくなる ・尿をしたい感じが弱い
・尿が出しにくい ・低血圧、かゆみ、体温が上がる
などがありますが、無痛分娩を行っている最中に一時的に出るものとされ、
麻酔薬の効果がきれるとともに改善することがほとんどです。 - 合併症
・硬膜穿刺後頭痛・局所麻酔中毒・全脊椎麻酔などがあります。
当院スタッフは緊急時に備えるために、
J-CIMELS(日本母体救命システム普及協議会)、
NCPR(新生児蘇生普及協議会)の講習を受けております。
無痛分娩の
メリット/デメリット
メリット
- ・リラックスして分娩に臨むことができます
- ・陣痛によるストレスは、母体の血圧上昇や、低酸素の状態を引き起こすことがあるためそれらを軽減することができます
- ・分娩時のストレスを軽減することで体力が温存でき、産後の回復も早くなるとされています
- ・会陰切開部や会陰裂傷の縫合の痛みを軽減することができます
- ・緊急帝王切開となったと際には速やかに手術に移行できます
デメリット
- ・麻酔が効いて「いきむ」感覚がわからなくなるため通常よりも時間がかかる(遷延)ことがあります
- ・吸引分娩、鉗子分娩など器械による補助分娩が必要となる可能性があります
- ・麻酔によるリスクが生じることがあります。
無痛分娩をお受け
できる方の条件
当院では安全に無痛分娩をいただくために、
無痛分娩をお受けできるかたの条件を決めております。
※2025.9月現在
今後適応の変更、追加があった場合はホームページでお知らせします。
無痛分娩をお受けできる方
- ・経産婦の方
- ・帝王切開の既往がない方
- ・パートナーが十分な日本語が理解できる方
- ・計画無痛分娩に承諾いただける方
無痛分娩をお受けできない方
- ・初産婦の方
- ・児頭骨盤不均衡など帝王切開の絶対的な適応がある方
- ・腰椎の変形や脊髄神経の異常がある方
- ・血小板減少や血液凝固系の異常がある方
- ・局所麻酔薬のアレルギーのある方
無痛分娩の方法と
具体的な流れ
当院では計画無痛分娩(予め予定日を決めて行う誘発分娩)を行っております。
妊娠37週以降に妊婦健診で子宮口の開きや児頭の下がり具合を診察し、入院日を決定しております。
外来にて
- 1)無痛分娩希望の方は34週までに産科外来にお申し込みください。
- 2)妊婦健診時に産科医より無痛分娩の内容をご本人・ご家族の方にご説明いたします。
- 3)内容をご理解頂きましたら、予定入院の日の見通しを立てます。日程の正式決定は、内診所見をみながら決定となります。 (予定入院日までに陣痛が来た場合は、曜日、時間帯によっては無痛分娩ができないこともあります)
- 4)入院前に緊急に備えた術前検査を受けていただきます。
入院後
- 1)入院日の夕方に内診をして、必要に応じて子宮口にバルーンを挿入し子宮頸管の拡張を行います。
- 2)入院2日目の午前中に硬膜外チューブの挿入し、分娩誘発剤を開始します。
陣痛がついてきて、子宮口の開大が始まったら、希望に応じて麻酔薬を開始します。
夕方までに分娩できるようすすめていきます。
硬膜外カテーテル挿入中は、感染を予防するためにシャワーを浴びることはできません。
麻酔薬投与中は、足に力が入りにくくなることがありますので助産師のサポートのもと歩行します。
基本的にはベッド上でお過ごしください。
また、麻酔薬投与中は食事をとることができません。そのかわりに点滴を行います。
飲み物(水、お茶、スポーツドリンクなど)を飲むことは可能です。
母児の安全のため、血圧計・パルスオキシメーター(酸素の取り込みを確認する装置)・分娩監視装置(胎児心拍モニタリングと陣痛計)を装着します。
- 3)分娩され、大量出血などの異常がなければ、2時間後に硬膜外チューブを抜去します。
料金について
| 出産方法 | 平均的な入院の概算額 |
|---|---|
|
通常の分娩 |
約50万円 |
|
無痛分娩 |
約50万円+15万円(無痛麻酔管理費)+術前検査料+麻酔科診察料 |
※2025年10月より分娩料を50万円に改定いたしました。
無痛分娩については、経過、症状により上記以外に費用がかかる場合があります。
無痛分娩実施体制
- 施設管理責任者
-
鈴木 博志 産婦人科主任部長
(日本産科婦人科学会産婦人科専門医・指導医)
- 無痛分娩管理責任者
-
長谷川 真貴子 麻酔科副部長
(日本麻酔科学会認定麻酔科専門医)
- スタッフ
-
・日本産科婦人科学会専門医 常勤医 6名
・麻酔科常勤医3名
・院内無痛分娩ワーキンググループ:有
・無痛分娩の説明・同意書:有
・無痛分娩の標準的方法:有
緊急時の対応
母体の救急蘇生の具体的な対応方法
- 1)対応する医師
-
・産婦人科、麻酔科、及び他の診療科医との連携体制あり
・産婦人科医 2名 J-CIMELS受講
- 2)院内緊急対応体制
-
・救命救急センターへの院内救急コール
・麻酔科医への院内救急コール
新生児の救急蘇生の具体的な対応方法
- 1)対応する医師
-
・新生児内科医 3名、産婦人科医 8名
- 2)医療スタッフの
新生児蘇生法講習会
(NCPR)受講状況等 -
・産婦人科医 6名
・助産師 33名 NCPR受講
分娩に関連した急変時の体制
-
産婦人科・新生児科・麻酔科が連携し、緊急帝王切開術および母体急変時対応を行っております
ご不明な点がございましたら、
病院(024-932-6363 代表)までお問合せください。
寿泉堂綜合病院 産婦人科
